Por José Luis Gómez De Lara
Introducción
La poliomielitis es una enfermedad viral capaz de paralizar y atrofiar el cuerpo de los niños y que producía deformidad permanente en piernas y brazos. Es un infecto contagiosa invadiendo el Sistema Nervioso Central y provocando parálisis temporal o permanente de distintos músculos. Estos virus son resistentes a los ácidos y detergentes y toleran los niveles de cloro usados en el agua potable. Es una enfermedad relacionada al hacinamiento, al consumo de agua mal tratada y a una higiene deficiente, aunque también se transmitía por vía oral a través de la saliva de personas infectadas. Los primeros casos documentados en la historia datan del antiguo Egipto.
La expansión de la enfermedad a nivel mundial también incidió en México. En el país, pese a que se tenía conocimiento de la existencia de esta enfermedad desde décadas antes (Gómez y Agustín, 2022, p. 3), fue hasta el año de 1925 que se registraron los primeros casos formales dentro del sistema de salud respecto a la poliomielitis en México (Carrillo, 2011, p. 247). Posteriormente, en el año de 1946, se detectó la presencia de la enfermedad cuando se manifestaron 247 casos (122 casos en el Distrito Federal y 125 en el resto del país). Por primera vez se conocieron las primeras manifestaciones epidémicas de la parálisis gracias a los estudios de los médicos Pedro Daniel Martínez, Carlos Calderón y José Bustos Escobedo quienes estudiaron el primer brote de la enfermedad en Orizaba, Veracruz el 3 de mayo (Álvarez et al., 1960, p. 684). Desde entonces, aparecieron brotes más cortos sin un patrón de incidencia fija. Una de las mayores epidemias se produjo en 1951 cuando se diagnosticaron 1,834 casos de poliomielitis paralítica.
La situación resultaba preocupante, ya que los brotes se estaban extendiendo peligrosamente, y los únicos recursos con los que se contaba para hacerles frente eran los desesperados intentos que se realizaban por parte de la Secretaría de Salubridad y Asistencia por establecer un cordón sanitario en la frontera norte del país a fin de evitar el acceso de la enfermedad al territorio mexicano, así como la recomendación a la población de asear las casas, destruir los basureros, limpieza de terrenos baldíos y zahúrdas y eliminar el que era considerado el enemigo más mortal de la humanidad: la mosca, ya que se tenía la seguridad de que este insecto era un vehículo de contagio.
Ante lo preocupante que era la situación, la Cámara Nacional de Comercio de la Ciudad de México ofreció la cantidad de cien mil pesos a quien descubriera los medios inmunizantes de la poliomielitis.[1]Ningún médico presentó algún medicamento o vacuna, por lo que se comenzó a emplear la gamma globulina que se obtenía de donadores voluntarios con anticuerpos y que podía ayudar a los niños a inmunizarlos contra la polio. Se demostró que esta medida de prevención fue inadecuada para tratar la enfermedad. No sería hasta el año de 1954 cuando el virólogo Jonas Edward Salk (1914-1995) se volvió el héroe de la guerra contra la polio al lograr producir una preparación de los 3 poliovirus (tipo 1, tipo 2 y tipo 3) inactivados con formol (vacuna), resultando positivo y aplicándolo en masa hasta el año de 1962, cuando se le comenzó a dar preferencia a la vacuna de Albert B. Sabin (1906-1993) que se administraba por gotas.
En 1994 la Organización Mundial de la Salud declaró a México libre de poliomielitis, después de registrarse el último caso en el Estado de Jalisco en el año de 1990; 35 años después del inicio de la vacunación antipoliomielítica en el país. Para lograr este cometido, fue necesario el trabajo en conjunto de numerosas instituciones gubernamentales de salud nacionales e internacionales, el apoyo de la Iglesia y el Ejército y sin olvidar el apoyo de asociaciones civiles como los clubes rotarios y de miles de voluntarios entre personal médico y enfermeras.
Sin embargo, no se trató de un proceso simple, se tuvieron que implementar distintas estrategias para evitar los diversos obstáculos que se presentaron a través de esas tres décadas, que iban desde su venta (en 1956 la vacuna Salk tenía un costo de 25 pesos), número de dosis insuficientes, desconfianza de la población reflejado en la poca participación de los padres de familia al llevar a sus hijos a las campañas de vacunación y hasta las dificultades de acceso debido a las características geográficas de algunas zonas del país. De acuerdo a la OMS, la poliomielitis ha sido controlada en varios países gracias a la aplicación de las vacunas, pero sigue siendo una amenaza en Afganistán y Pakistán.
La vacunación antipolio en México
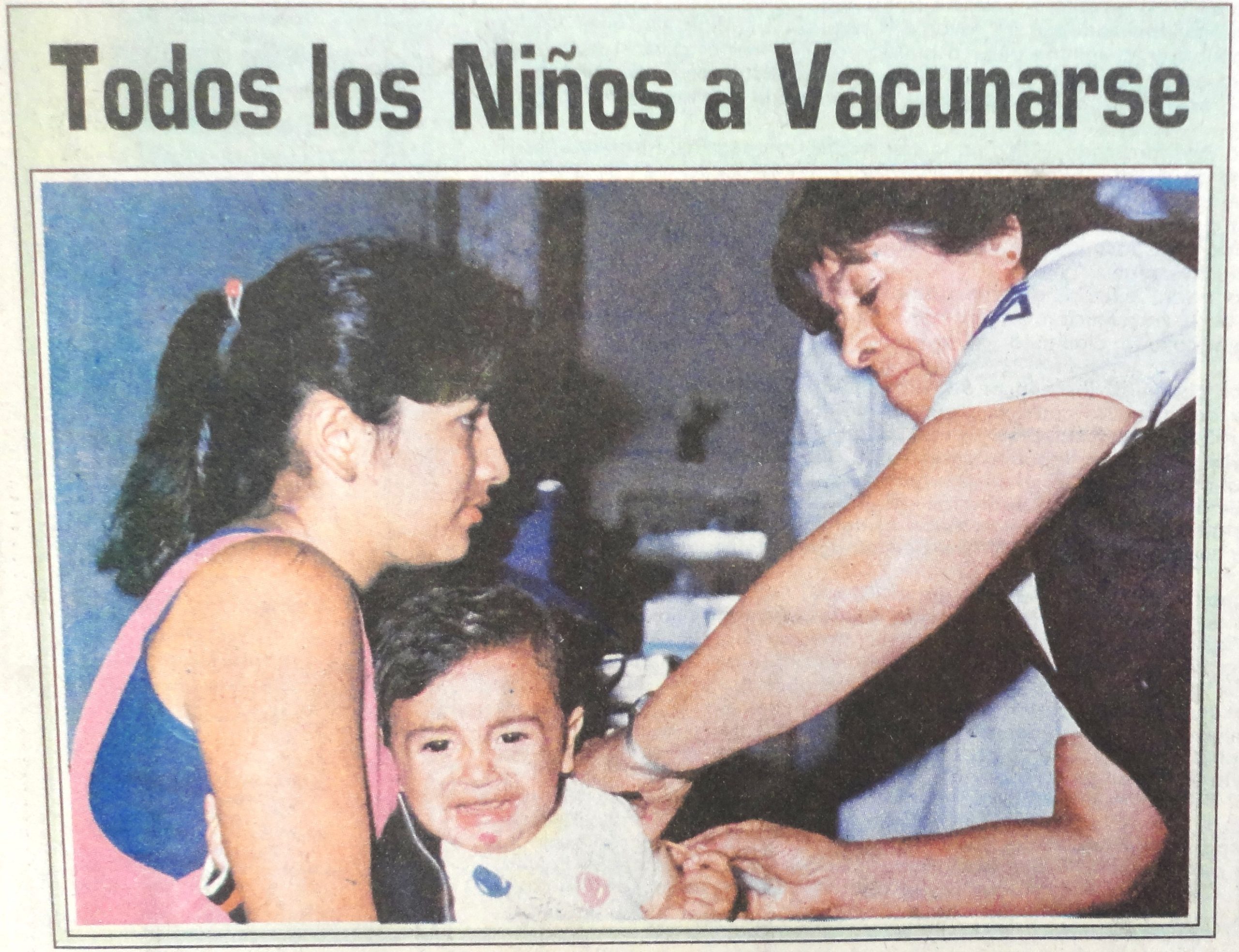
Desde las primeras campañas de vacunación a base de gamma globulina hasta la aplicación de la vacuna oral, las propagandas de vacunación se dirigieron a los padres y madres de familia, porque fueron ellos quienes se encargaron de llevar a sus hijos e hijas a vacunar tanto en el medio urbano como en el rural. En los periódicos nacionales y locales se convocaba llevar a los niños a los centros de salud autorizados, y de inmediato allí aparecían los niños con sus madres, muy participativos y cumplidores haciendo largas filas. En las re vacunaciones también las vemos realizando la misma actividad. De esta manera, se demostró lo efectivo de la campaña visual que fue parte de la riqueza cultural que generó este movimiento de difusión y que evitó la muerte de miles de niños en nuestro país.
México iniciaría en 1956 la vacunación contra la poliomielitis aplicando primero la vacuna Salk a las localidades urbanas que desde hace años habían presentado la mayor incidencia de parálisis infantil: Coahuila, Chihuahua, Torreón, Ciudad Juárez, Durango, Matamoros, Aguascalientes, San Luis Potosí, Querétaro, Monterrey, Guadalajara, Distrito Federal y Puebla. En total, se aplicó la vacuna Salk a 120 mil niños en las ciudades mencionadas; posteriormente 130 mil niños más fueron vacunados en poblaciones fronterizas y puertos como Veracruz, Acapulco, Manzanillo (Colima), Campeche, Tijuana (Baja California Norte), Piedras Negras (Coahuila) y Mérida (Yucatán). Gracias a la utilización de esta vacuna se logró descender la tasa de morbilidad en México: de 5.9 en 1959 a 1.3 en 1962. Logrando una disminución importante de la enfermedad en el país (Montoya et al., 2006).
En el año de 1961, la vacuna inyectable de tipo Salk fue sustituida por la vacuna oral Albert Bruce Sabin, comprendiendo seis entidades federativas: Distrito Federal, Puebla, Guadalajara, Monterrey, Torreón y Durango. Esta se administró en su primera etapa a más de un millón de niños en tres dosis (Gutiérrez, 1958, p.321), reduciendo los casos de mortalidad e invalidez en un 50%. Sería en el año de 1963 cuando el presidente Adolfo López Mateos decretó la obligatoriedad del uso de este biológico bajo las indicaciones de administrar tres dosis, una al nacimiento y las otras dos a los 4 y 8 meses de edad (Diario Oficial de la Federación, 1963, p. 9).
Desde 1962, en que se dispuso la vacunación por vía oral, el descenso fue mayor hasta el año de 1968 cuando hubo una campaña de vacunación masiva en la que se logró inmunizar a un poco más de 5 millones de niños menores de 5 años. En el año de 1973 con la creación del Programa Nacional de Inmunizaciones y la “Operación limpieza” se inició la aplicación masiva de la vacuna Sabin en forma simultánea con otros biológicos a más del 90% de los niños menores de 5 años residentes en las áreas infectadas y con el esquema que a la fecha está vigente, mismo que se encuentra impreso en la Cartilla Nacional de Vacunación (Vázquez, 2024, p. 257).
En ese sentido, México implementaría los Días Nacionales de Vacunación por primera vez en 1986 cuyo objetivo fue facilitar la aplicación de las tres dosis adicionales a todos los niños menores de 5 años. En ciudades como Puebla, el Comité Estatal de lucha contra la poliomielitis empleó esta iniciativa con el lema: “Contra la polio dimos el paso decisivo. No aflojemos el paso” administrando la vacuna oral y abarcando un 70% de la población infantil y presentándose el último caso en el estado el 2 de enero de 1988 (Servicios Coordinados de Salud Pública en el Estado de Puebla,Archivo Histórico y de Concentración de la Secretaría de Salud-Puebla, 1987-1996). La Organización Mundial de la Salud (OMS), la Organización Panamericana de la Salud (OPS) y UNICEF lanzaron el programa “Rotary International para interrumpir la circulación del poliovirus salvaje en las américas en 1990 y del mundo en el 2000”.
En 1986 la Secretaría de Salud, instancia a cargo de esta campaña en México, instaló unos 80,000 puestos de vacunación y movilizó a más de 600,000 personas entre médicos que procedieron a aplicar el biológico sin costo alguno. El doctor Juan Garza Ramos, gerente de Biología y Reactivos de la Secretaría de Salud (SSA) pidió a todos los sectores de la sociedad y en especial a los padres de familia que tuvieran hijos menores de 5 años llevarlos a vacunar y así abatir los 125 casos de polio que estaban presentes en el país y erradicar la enfermedad para el año de 1990.[2]El doctor Garza destacó que los gobiernos de los estados y los municipios habían dado una positiva respuesta para llevar a cabo estas acciones de salud y había anunciado que se habían distribuido para esta campaña 6 millones de dosis de la vacuna oral tipo Sabin al Instituto Mexicano del Seguro Social IMSS; 1 millón de dosis al Instituto de Seguridad y Servicios Sociales de los Trabajadores del Estado ISSSTE, el resto entre las dependencias de la SSA, el Sistema Nacional para el Desarrollo Integral de la Familia DIF, Petróleos Mexicanos Pemex, entre otras instituciones. Por último, Garza mencionó que la vacuna se aplicaría a todos los niños, excepto a quienes demostraran que estuvieran bajo tratamiento inmunodeprimido o con trastornos neurológicos.
La respuesta fue muy buena y se logró inmunizar contra esta enfermedad a una gran cantidad de niños en varios estados de la República. Por ejemplo, en el Estado de Jalisco, la respuesta participativa por parte de la población a la Primera Jornada de los Días Nacionales de Vacunación llevada a cabo el 18 de enero de 1986 fue tan positiva, que en las zonas conurbadas fue necesario abrir más centros para agilizar la aplicación del biológico. Además, en todo el estado, los promotores de la vacunación se encargaron de anunciar la campaña casa por casa por medio de brigadas médicas conformadas por médicos epidemiólogos y enfermeras.[3] En este estado, se aplicó un total de 683,025 dosis de vacuna Sabin en más de 4,000 puestos de vacunación distribuidos en los 124 municipios de Jalisco, lo que correspondió al 94% de la meta del programa, alcanzando una cobertura del 81% de los niños menores de 5 años, y enfocándose principalmente en los niños de 4 años, grupo de edad que fue cubierto en un 100% según el doctor Joaquín Bernal Navarro, responsable de la campaña en el Estado de Jalisco.[4]
A partir de 1987 se alcanzó una cobertura de vacunación superior al 90%. Para el año de 1988 se lograría una cobertura del 95% en menores de un año de edad (en este año solo se reportaron 21 casos a nivel nacional). El impacto de la inmunización masiva también fue visible en el número de casos reportados, en 1985 fueron registrados 148 casos a nivel nacional, para 1986 después de la implementación de los Días Nacionales de Vacunación (estructurada en nacional, estatal y local) se registraron solamente 65 casos. Gracias a estas acciones entre los años de 1986 y 1987, los poliovirus 1 y 2 habían dejado de circular, mientras que en 1988, se aisló el serotipo 3 en los Estados de Sonora, Sinaloa y Jalisco.[5] Se estima que para 1988 se habían aplicado un total de 4,170,000 dosis de vacuna oral durante la estrategia Días Nacionales de Vacunación (Tiznado, 2021, p.64).
La persistencia del virus en zonas específicas del territorio nacional obligó a las autoridades de la Secretaría de Salud a implementar nuevas estrategias para incrementar la cobertura de inmunización y a mejorar la vigilancia epidemiológica en las áreas que aún se veían afectadas. En poco tiempo hubo campañas masivas de vacunación y como consecuencia de ello, el 18 de octubre de 1990 se presentaría el último caso de poliomielitis en el país en la persona de Luis Miguel Valencia Castellanos, niño de dos años de edad que por no recibir la vacuna, presentó los síntomas clásicos de la enfermedad. México fue el tercer país del continente americano en erradicar la enfermedad, después de Estados Unidos y Canadá.
Posteriormente en 1993, la estrategia “Días Nacionales de Vacunación” fue sustituida por las “Semanas Nacionales de Vacunación” en donde se comenzó a ofertar además de la vacunación antipoliomielítica, vacunas contra el sarampión, rubéola y parotiditis (SRP), tétanos y difteria (TD), actividades de capacitación a las madres sobre hidratación oral con el “Vida Suero Oral”, megadosis de vitamina A, desparasitación intestinal e información a los cuidadores de 5 años sobre prevención, tratamiento de enfermedades diarreicas e infecciones respiratorias agudas (IRAS) (Hernández, 2016, p. 58).
Para obtener la certificación de la erradicación de la poliomielitis se requirió que el país pasará por un proceso de vigilancia epidemiológica que comenzó con las campañas y los días nacionales de vacunación. En el año de 1994 llegaría la tan anhelada certificación y México fue declarado: “País libre de poliomielitis” por la Organización Panamericana de la Salud (OPS), y actualmente se le considera erradicada, aún si se presentaran casos esporádicos causados como efecto secundario de la vacunación (PAV), siempre y cuando representen un índice menor al 0.01 casos por cada 100,000 niños y las coberturas de vacunación del grupo de edad afectado sea homogénea y universal (Tiznado, 2021, p.66). Fue por ello que uno de los compromisos del gobierno mexicano y las instituciones de salud al recibir la certificación de la erradicación de la poliomielitis en 1994 fue la de garantizar una cobertura completa de vacunación en los niños recién nacidos y menores de 1 año de manera permanente.
Aunque en México no se han presentado casos de poliomielitis entre la población infantil, se mantiene la vigilancia epidemiológica al tener la noticia de casos en otros países y se mantiene la aplicación de la vacuna, pero ahora en su forma inyectable ya que se ha reemplazado la vacuna oral Sabin por la de Salk, con el objetivo de reducir riesgos de poliovirus circundante derivado de la vacuna. En el 2020 se retiró esta vacuna, al estar compuesta de virus vivos atenuados. Con el tiempo puede recuperar su virulencia y puede causar un caso de enfermedad en 750 mil dosis aplicadas, pero esto no significa que los niños estén desprotegidos, ya que el componente de la vacuna inyectable Salk se agregó a la vacuna pentavalente en el 2020 y volviéndose hexavalente.
Con ello, se protege contra seis enfermedades: difteria (dificultad para tragar), tosferina (tos severa), Haemophilus influenzae tipo b (causante de meningitis), tétanos (provoca contracciones musculares), hepatitis B (daña al hígado) y por supuesto, poliomielitis (afecta a la médula espinal y causa parálisis en piernas y brazos). Se aplica a los 2, 4, 6 y 18 meses de edad y reduciendo los casos de polio vacunal. Es importante mencionar que los niños que nacieron en el 2020, fueron la primera generación en recibir la vacuna antipolio contenida en la hexavalente y que es intramuscular, sin riesgo alguno de contraer la enfermedad.
Conclusión
Mientras haya polio en el mundo, hay que seguir vacunando, porque una importación, si hay un grupo sin vacunar, le va a dar polio como ocurrió en 1993 en Canadá, en algunas comunidades menonitas que se oponían a vacunarse. El 25 de agosto del 2020 la Organización Mundial de la Salud declaró al continente africano libre de poliomielitis siendo en el año de 2016 el último caso de poliovirus salvaje en la región de Nigeria. Gracias a las campañas masivas de vacunación aplicadas a la población, así como a millones de trabajadores de la salud que personalmente iban de un lugar a otro, se logró este hito histórico en la lucha contra la poliomielitis. Sea por credos, ideologías o por las condiciones sanitarias atípicas de la actualidad, las campañas de vacunación contra las enfermedades prevenibles deben continuar, de lo contrario corremos el riesgo de que se presenten nuevas epidemias como ocurrió con el Covid-19 o el surgimiento de algunas que ya están controladas.
Aquellos pacientes que superaron las secuelas de la poliomielitis, 30 años después comienzan a presentar fatiga, una nueva debilidad muscular y dolor en los músculos afectados por la enfermedad, a esta afección se le ha denominado síndrome postpolio, trastorno neurológico que afecta el 20% de los sobrevivientes e interviniendo en el rendimiento en las actividades diarias, pero esa, es otra historia.
*
*
*
Semblanza
José Luis Gómez De Lara, es maestro en Historia por el Colegio de Michoacán, actualmente realiza una estancia de investigación en la Universidad de Guadalajara. He publicado diversos artículos y capítulos de libros y participado en congresos y coloquios a nivel nacional e internacional.
*
*
*
Referencias Bibliográficas
Álvarez Amézquita, J., E. Bustamante, M., López Picazos, A. y Fernández Del Castillo, F. (1960). Historia de la Salubridad y de la Asistencia en México. Desde el período prehispánico hasta 1960. Tomo II México: Secretaría de Salubridad y Asistencia.
Archivo Histórico y de Concentración de la Secretaría de Salud-Puebla. Fondo: servicios Coordinados de Salud Pública en el Estado de Puebla, Sección: Medicina Preventiva, serie: Semana Nacional de Salud, Años: 1987-1996, caja: 23, expediente AH.2, foja 39.
Carrillo, A. M. Vacunación y educación higiénica en la campaña contra la poliomielitis en México. Porras Gallo et al. (2011). Transmisión del conocimiento médico e internacionalización de las prácticas sanitarias: una reflexión histórica. España: Universidad de Castilla- La Mancha.
Diario Oficial de la Federación, Poder Ejecutivo, Secretaría de Salubridad y Asistencia, 20 de septiembre de 1963. (México).
Gómez-De Lara, J.L. y Rodríguez-Paz, C.A. (2022). Primer artículo de poliomielitis editado en México en el siglo XIX. Salud, Historia y Sanidad, 17(1), 3–6. https://doi.org/10.5281/zenodo.6346858.
Gutiérrez Villegas, L. (1958). Resultados de la vacuna contra la poliomielitis tipo Salk, elaborada en México, Gaceta Médica de México, (5), 329.
Hernández Ibarra, I. P. (2016). Descripción y evaluación de las estrategias nacionales de vacunación y cobertura de vacunación anti-poliomielítica en México en el periodo 1991- 2014 [Tesis de Maestría en Salud Pública con área de concentración en Enfermedades Infecciosas, Instituto Nacional de Salud Pública Escuela de Salud Pública de México].
Montoya Núñez, YA, Matías Martínez, DR, Martínez Alcázar, MA, Borrel Martínez, G. Rodríguez Suárez, RS. (2006). Reseña histórica de la vacunación contra la poliomielitis, Vacunación hoy, 80(50):
Tiznado Muñoz, AA. La poliomielitis en Jalisco desde la primera campaña de vacunación hasta su erradicación en México, 1956-1990 (2021). Tesis para obtener el grado de licenciada en Historia. México: Universidad de Guadalajara, Centro Universitario de Ciencias Sociales y Humanidades, Departamento de Estudios Históricos y Humanos, Departamento de Historia.
Vázquez Santaella, J. (2024). Los orígenes de la Cartilla Nacional de Vacunación, Acta Pediátrica de México, 4 (20): 257-258.
.
[1] “Cien mil pesos para remedio contra la polio”, El Sol de Guadalajara, 3 de julio de 1951, núm. 1,257.
[2] “Vacunación masiva contra la poliomielitis”. El Informador, 14 de enero de 1986, núm. 24, 443.
[3] “Responsabilidad de los jaliscienses en el éxito de la campaña contra la poliomielitis”. El Informador, 18 de enero de 1986, núm. 24,447.
[4] “Sólo se protegió contra la polio a 81% de los niños”. El Informador, 30 de enero de 1986, núm. 24,459.
[5] “Buenos resultados aportó la vacunación contra la polio”. El Informador, 26 de marzo de 1988, núm. 25,244.